Materiał ten przeznaczony jest dla osób bez wykształcenia medycznego, które chcą wiedzieć o osteochondrozie więcej, niż jest napisane w popularnych publikacjach i na stronach internetowych prywatnych klinik. Pacjenci zadają lekarzom różnych specjalności pytania, które charakteryzują się całkowitym niezrozumieniem tematu osteochondrozy. Przykładowe pytania to: „dlaczego boli mnie osteochondroza?”, „odkryto wrodzoną osteochondrozę, co mam zrobić?” Być może apoteozę takiego analfabetyzmu można uznać za dość powszechne pytanie: „Panie doktorze, mam początkowe objawy chondrozy, jak to jest straszne?” Celem artykułu jest uporządkowanie materiału na temat osteochondrozy, jej przyczyn, objawów, metod diagnostyki, leczenia i profilaktyki oraz udzielenie odpowiedzi na najczęściej zadawane pytania. Ponieważ wszyscy bez wyjątku jesteśmy pacjentami z osteochondrozą, ten artykuł przyda się każdemu.
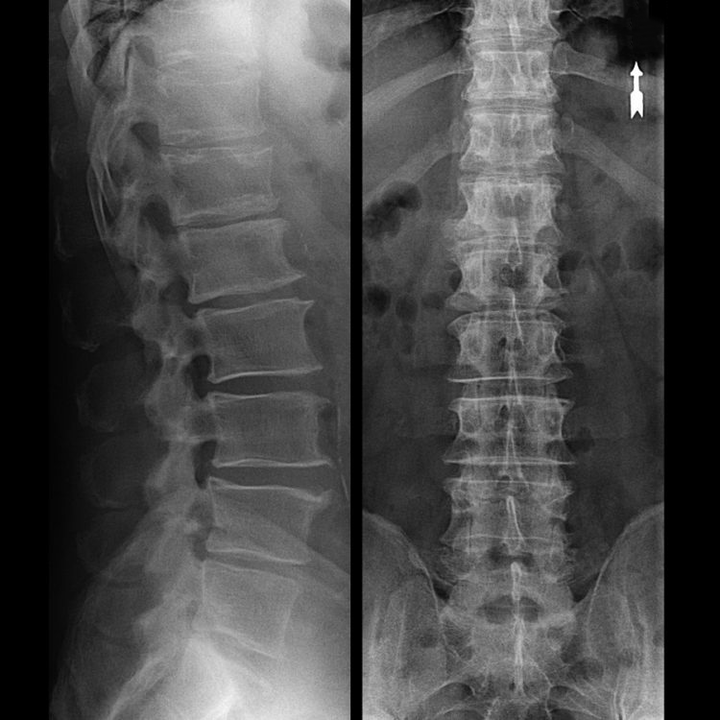
Jak zbudowany jest krążek międzykręgowy?
Każdy krążek międzykręgowy składa się z dwóch różnych sekcji:
- zewnętrzny pierścień włóknisty, składający się z gęstych włókien pokrywających dysk od zewnątrz na obwodzie;
- wewnętrznym elementem sprężystym jest jądro miażdżyste.
Włókna pierścienia włóknistego są bardzo gęste i elastyczne. Z biegiem lat traci się elastyczność, a w wieku 60 lat pierścień włóknisty staje się sztywny. Pomiędzy powierzchnią każdego kręgu leżącego poniżej i poniżej a samym dyskiem znajdują się tak zwane płytki końcowe, czyli strefy graniczne między kręgiem a dyskiem. Dzięki tym płytkom końcowym kręgi rosną na wysokość, a przez nie jądro miażdżyste i tkanki krążka międzykręgowego są odżywiane dyfuzyjnie, ponieważ chrząstka krążka nie jest zaopatrywana w krew ani unerwiona.
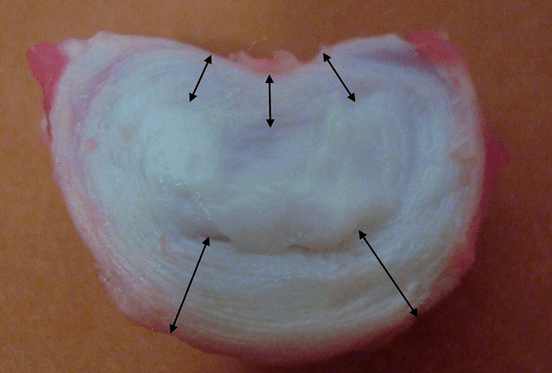
Zdrowe krążki międzykręgowe u młodego człowieka charakteryzują się wysokim tempem metabolizmu. Jeśli wprowadzisz kontrast do normalnego dysku, to po 20 minutach zniknie z niego.
Badania wykazały, że u osoby dorosłej wysokość każdego krążka międzykręgowego wynosi w przybliżeniu:
- 25% wysokości sąsiednich kręgów w odcinku szyjnym;
- 20% w klatce piersiowej;
- 33% w odcinku lędźwiowym.
Oznacza to, że w okolicy lędźwiowej grubość dysków jest największa ze względu na największe obciążenie. Badania laboratoryjne wykazały, że pojedynczy zdrowy dysk u młodego człowieka wytrzymuje statyczne obciążenie ściskające do 2,5 tony. W wieku 70 lat liczba ta spada do 110 kg! Czyli „stara i wyschnięta tarcza” 22 razy gorzej radzi sobie z przenoszeniem obciążeń na boki i utrzymywaniem zwiększonego ciśnienia w pierścieniu.
Dlaczego tak się stało? Z biegiem czasu włóknisty pierścień stopniowo się zużywa. Nie może się już rozciągać, a jedynie wystaje na zewnątrz, poza dysk lub pęka. Rdzeń przestaje przenosić i przekształcać obciążenie pionowe w obciążenie promieniowe. Z wiekiem wewnątrz dysków stopniowo kumulują się naprężenia, a ich struktura ulega zmianie. Jeśli wszystkie te procesy, wzięte na osobnym dysku, zostaną przeniesione na cały kręgosłup, wówczas w klinice otrzymamy stan zwany osteochondrozą. Teraz możemy zacząć definiować.
Co to jest osteochondroza?
Nazwa choroby jest przerażająca, gdy nie jest jasna. Przyrostek medyczny „-oz” oznacza proliferację lub powiększenie jakiejś tkanki: hialinozę, zwłóknienie. Przykładem może być marskość wątroby, podczas której tkanka łączna rośnie, a tkanka funkcjonalna, hepatocyty, zmniejsza się. Może wystąpić nagromadzenie patologicznego białka lub amyloidu, które normalnie nie powinno być obecne. Ta choroba spichrzeniowa będzie wówczas nazywana amyloidozą. Może wystąpić znaczne powiększenie wątroby z powodu zwyrodnienia tłuszczowego, zwanego hepatozą tłuszczową.
Cóż, okazuje się, że w przypadku osteochondrozy międzykręgowej tkanka chrzęstna krążków międzykręgowych zwiększa swoją objętość, ponieważ „chondros, χόνδρο” przetłumaczone z greckiego na rosyjski oznacza „chrząstkę”? Nie, chondroza, a dokładniej osteochondroza, nie jest chorobą spichrzeniową. W tym przypadku nie następuje prawdziwy wzrost tkanki chrzęstnej; mówimy tylko o zmianie konfiguracji chrząstek międzykręgowych pod wpływem wieloletniej aktywności fizycznej i zbadaliśmy powyżej, co dzieje się w każdym indywidualnym dysku. Termin „osteochondroza” został wprowadzony do literatury klinicznej przez A. Hilderbrandta w 1933 roku.
Osteochondroza odnosi się do procesów dystroficzno-degeneracyjnych i jest częścią normalnego, normalnego starzenia się krążków międzykręgowych. Nikogo z nas nie dziwi fakt, że twarz 20-letniej dziewczyny będzie nieco inna niż twarz 70-latki, ale z jakiegoś powodu wszyscy wierzą, że kręgosłup i jego krążki międzykręgowe nie ulegają tak wyraźnym, przejściowym zmianom. Dystrofia jest zaburzeniem odżywiania, a zwyrodnienie jest naruszeniem struktury krążków międzykręgowych, które następuje po długim okresie dystrofii.
Przyczyny osteochondrozy i jej powikłań
Główną przyczynę nieskomplikowanej, fizjologicznej osteochondrozy można uznać za sposób poruszania się człowieka: chodzenie w pozycji pionowej. Człowiek jest jedynym gatunkiem na ziemi spośród wszystkich ssaków, który chodzi na dwóch nogach i jest to jedyny sposób poruszania się. Osteochondroza stała się plagą ludzkości, ale uwolniliśmy nasze ręce i stworzyliśmy cywilizację. Dzięki chodzeniu w pozycji pionowej (i osteochondrozie) nie tylko stworzyliśmy koło, alfabet i opanowaliśmy ogień, ale także możesz siedzieć w cieple w domu i czytać ten artykuł na ekranie komputera.
Najbliżsi krewni człowieka, wyższe naczelne – szympansy i goryle, czasami wspinają się na dwóch nogach, ale ten sposób poruszania się jest dla nich pomocniczy i najczęściej nadal poruszają się na czterech nogach. Aby zniknąć osteochondroza, podobnie jak intensywne starzenie się krążków międzykręgowych, należy zmienić sposób ich poruszania się i usunąć stałe obciążenie pionowe z kręgosłupa. Delfiny, orki i wieloryby nie mają osteochondrozy, a psy, krowy i tygrysy jej nie mają. Ich kręgosłup nie przyjmuje długotrwałych obciążeń statycznych i udarowych, ponieważ znajduje się w stanie poziomym. Jeśli ludzkość wypłynie w morze, a naturalnym sposobem transportu będzie nurkowanie, wówczas osteochondroza zostanie pokonana.
Wyprostowana postawa zmusiła ludzki układ mięśniowo-szkieletowy do ewolucji w kierunku ochrony czaszki i mózgu przed obciążeniami udarowymi. Ale dyski - elastyczne podkładki między kręgami - nie są jedyną metodą ochrony. Osoba ma sprężysty łuk stopy, chrząstkę stawów kolanowych, fizjologiczne krzywizny kręgosłupa: dwie lordozy i dwie kifozy. Wszystko to pozwala nie „otrząsnąć się” z mózgu nawet podczas biegu.
Czynniki ryzyka
Ale lekarzy interesują te czynniki ryzyka, które można modyfikować i unikać powikłań osteochondrozy, które powodują ból, dyskomfort, ograniczoną mobilność i obniżoną jakość życia. Zastanówmy się nad tymi czynnikami ryzyka, które tak często są ignorowane przez lekarzy, zwłaszcza w prywatnych placówkach medycznych. W końcu o wiele bardziej opłaca się stale leczyć osobę, niż wskazywać przyczynę problemu, rozwiązywać go i tracić pacjenta. Oto one:
- obecność płaskostopia podłużnego i poprzecznego. Płaskostopie powoduje, że łuk stopy przestaje się sprężynować, a wstrząs jest przenoszony w górę, do kręgosłupa, bez zmiękczania. Krążki międzykręgowe doświadczają znacznego obciążenia i szybko się zapadają;
- nadwaga i otyłość – nie wymagają komentarza;
- nieprawidłowe podnoszenie i przenoszenie ciężkich przedmiotów, przy nierównym nacisku na krążki międzykręgowe. Na przykład, jeśli podnosisz i nosisz worek ziemniaków na jednym ramieniu, wówczas intensywne obciążenie spadnie na jedną krawędź dysków i może być nadmierne;
- brak aktywności fizycznej i siedzący tryb życia. Powyżej powiedziano, że podczas siedzenia występuje maksymalny nacisk na dyski, ponieważ osoba nigdy nie siedzi prosto, ale zawsze „lekko” zgina się;
- przewlekłe urazy, poślizgi na lodzie, intensywne podnoszenie ciężarów, kontaktowe sztuki walki, ciężkie kapelusze, uderzanie głową o niskie sufity, ciężkie ubranie, noszenie ciężkich toreb w rękach.
Objawy ogólne
Objawy, które zostaną opisane poniżej, występują poza lokalizacją. Są to częste objawy i mogą wystąpić wszędzie. Są to bóle, zaburzenia ruchu i zaburzenia czucia. Zdarzają się też zaburzenia wegetatywno-troficzne, czyli objawy specyficzne, np. zaburzenia układu moczowego, ale znacznie rzadziej. Przyjrzyjmy się bliżej tym znakom.
Ból: mięśniowy i korzeniowy
Ból może być dwojakiego rodzaju: korzeniowy i mięśniowy. Ból korzeniowy wiąże się z uciskiem lub uciskiem wypukłości lub przepukliny krążka międzykręgowego odpowiedniego korzenia na tym poziomie. Każdy korzeń nerwowy składa się z dwóch części: wrażliwej i ruchowej.
W zależności od tego, gdzie dokładnie skierowana jest przepuklina i jaka część korzenia została uciśnięta, mogą wystąpić zaburzenia czuciowe lub motoryczne. Czasami oba zaburzenia występują jednocześnie i wyrażają się w różnym stopniu. Ból należy również do zaburzeń czucia, gdyż ból jest szczególnym, specyficznym uczuciem.
Ból korzeniowy: radikulopatia uciskowa
Ból korzeniowy jest znany wielu; nazywa się to „neuralgią”. Opuchnięty korzeń nerwowy reaguje gwałtownie na każdy wstrząs, a ból jest bardzo ostry, podobny do porażenia prądem. Strzela albo w ramię (z szyi), albo w nogę (z dolnej części pleców). Taki ostry, bolesny impuls nazywa się lumbago: w dolnej części pleców jest to lumbago, w szyi jest to szyjka macicy, rzadsze określenie. Taki ból korzeniowy wymaga wymuszonej, przeciwbólowej lub przeciwbólowej postawy. Ból korzeniowy pojawia się natychmiast podczas kaszlu, kichania, płaczu, śmiechu lub wysiłku. Jakikolwiek wstrząs w obrębie spuchniętego korzenia nerwowego powoduje zwiększony ból.
Ból mięśni: mięśniowo-powięziowy
Ale przepuklina międzykręgowa lub wada dysku może nie uciskać korzenia nerwowego, ale podczas ruchu może spowodować uszkodzenie pobliskich więzadeł, powięzi i mięśni głębokich pleców. W takim przypadku ból będzie wtórny, bolesny, trwały, pojawi się sztywność pleców i taki ból nazywa się mięśniowo-powięziowym. Źródłem tego bólu nie będzie już tkanka nerwowa, ale mięśnie. Mięsień może zareagować na każdy bodziec tylko w jeden sposób: skurcz. A jeśli bodziec będzie długotrwały, skurcz mięśni zamieni się w ciągły skurcz, który będzie bardzo bolesny.
Charakterystycznym objawem takiego wtórnego bólu mięśniowo-powięziowego będzie zwiększona sztywność szyi, dolnej części pleców lub kręgosłupa piersiowego, pojawienie się gęstych, bolesnych guzków mięśniowych – „wałeczków” położonych obok kręgosłupa, czyli przykręgosłupowych. U takich pacjentów ból pleców nasila się po kilkugodzinnej pracy „biurowej”, przy długotrwałym bezruchu, kiedy mięśnie są praktycznie niezdolne do pracy i znajdują się w stanie skurczu.
Zaburzenia sensoryczne
Jeśli występ, przepuklina lub spazmatyczny mięsień uciskają wrażliwą część korzenia nerwowego, wówczas pojawiają się różne zaburzenia czucia. Może im towarzyszyć ból lub występować osobno, już po ustąpieniu bólu. Istnieją również całkowicie bezbolesne formy zaburzeń czucia, ale rzadko.
Wiele osób zna drętwienie końcówek palców rąk i nóg (niedoczulica lub całkowite znieczulenie), zmniejszoną wrażliwość skóry w postaci długich pasków, typu korzeniowego. Czasami pojawia się parestezja lub mrowienie, uczucie „pełzania gęsiej skórki”. Najczęściej zaburzenia wrażliwości dotyczą stóp oraz czubków palców rąk i nóg. Zaburzenia czucia są dość nieprzyjemne, ale zaburzenia czucia nie powodują niepełnosprawności, ale zaburzenia motoryczne mogą do tego prowadzić.
Zaburzenia motoryczne na obwodzie
Jeśli zaatakowany zostanie neuron ruchowy lub aksony będące częścią części ruchowej nerwu, wówczas następuje osłabienie mięśnia lub jego całkowity bezruch. W drugim przypadku mówimy o całkowitym paraliżu, a w pierwszym przypadku - o niedowładzie. Niedowład to częściowy paraliż, gdy mięsień nie pracuje z pełną siłą.
Najczęściej takie zaburzenia pojawiają się w nogach, z wypukłościami i przepuklinami kręgosłupa lędźwiowego. Znajdują się tam struktury motoryczne unerwiające mięśnie podudzia i stopy. Dlatego przy zaawansowanej, skomplikowanej osteochondrozie lędźwiowej stopa może klapsować. Zwraca się do wewnątrz, osoba jest zmuszona wysoko unieść nogę, aby wykonać krok klapsową stopą, nazywa się to steppage, „chodem kutasa”.
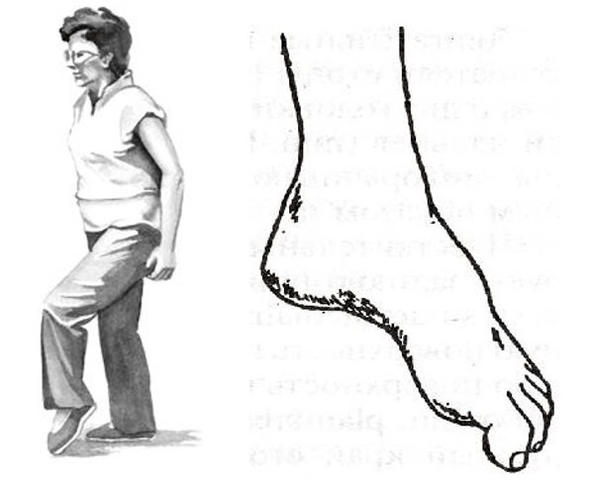
Ale całe niebezpieczeństwo zaburzeń ruchu polega na tym, że można je izolować i nie towarzyszyć im ból. A jeśli dana osoba „nie odczuwa bólu”, może nie dotrzeć do lekarza na czas. Dlatego tak ważne jest, aby pacjenci z postępującymi wypukłościami i przepuklinami, np. odcinka lędźwiowego, okresowo chodzili na palcach i piętach oraz monitorowali pracę mięśni.
Objawy lokalne: główne objawy
Rozważmy teraz specyficzne objawy i zespoły charakterystyczne dla osteochondrozy szyjnej, piersiowej i lędźwiowej. Przejdźmy od góry do dołu, od odcinka szyjnego w dół, przez odcinek piersiowy, do odcinka lędźwiowo-krzyżowego.
Rozpoznanie osteochondrozy
W typowych przypadkach osteochondroza kręgosłupa szyjnego i szyjno-piersiowego występuje, jak opisano powyżej. Dlatego głównym etapem diagnostyki była i pozostaje identyfikacja dolegliwości pacjenta, stwierdzenie obecności współistniejącego skurczu mięśni za pomocą prostego badania palpacyjnego mięśni wzdłuż kręgosłupa. Czy możliwe jest potwierdzenie rozpoznania osteochondrozy za pomocą badania rentgenowskiego?
„Prześwietlenie” kręgosłupa szyjnego, a nawet testy funkcjonalne zgięcia i wyprostu, nie wykazują chrząstki, ponieważ ich tkanka przepuszcza promienie rentgenowskie. Mimo to na podstawie położenia kręgów można wyciągnąć ogólne wnioski dotyczące wysokości krążków międzykręgowych, ogólnego wyprostowania fizjologicznej krzywizny szyi - lordozy, a także obecności narośli brzeżnych na kręgach z długotrwałym podrażnianiem ich powierzchni przez kruche i odwodnione krążki międzykręgowe. Badania funkcjonalne mogą potwierdzić rozpoznanie niestabilności odcinka szyjnego kręgosłupa.
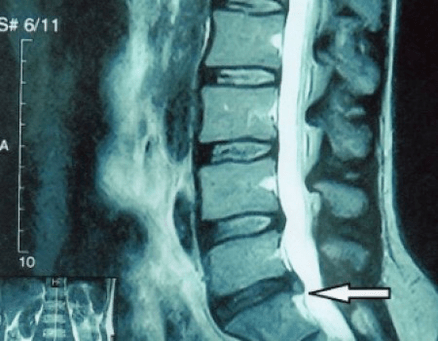
Ponieważ same dyski można zobaczyć jedynie za pomocą tomografii komputerowej lub rezonansu magnetycznego, wskazany jest rezonans magnetyczny i tomografia komputerowa rentgenowska w celu wyjaśnienia wewnętrznej struktury chrząstki i formacji, takich jak wypukłości i przepukliny. Tym samym za pomocą tych metod można postawić trafną diagnozę, a wynik tomografii jest wskazaniem, a nawet wskazówką tematyczną do operacyjnego leczenia przepukliny na oddziale neurochirurgii.
Leczenie powikłań osteochondrozy
Powtórzmy jeszcze raz, że nie da się wyleczyć osteochondrozy, czyli planowanego starzenia się i odwodnienia dysku. Po prostu nie możesz pozwolić, aby sprawy się skomplikowały:
- jeśli występują objawy zwężenia wysokości krążków międzykręgowych, należy poruszać się prawidłowo, nie przybierać na wadze i unikać pojawiania się wypukłości i bólu mięśni;
- jeśli masz już wypukłość, musisz uważać, aby nie rozerwać włóknistego pierścienia, to znaczy nie przekształcić wypukłości w przepuklinę i uniknąć pojawienia się wypukłości na kilku poziomach;
- jeśli masz przepuklinę, musisz ją dynamicznie monitorować, regularnie wykonywać rezonans magnetyczny, unikać powiększania jej rozmiaru lub przeprowadzić nowoczesne minimalnie inwazyjne leczenie chirurgiczne, ponieważ bez wyjątku wszystkie konserwatywne metody leczenia zaostrzenia osteochondrozy pozostawiają przepuklinę na miejscu, a jedynie eliminują przejściowe objawy: stan zapalny, ból, strzelanie i skurcze mięśni.
Ale przy najmniejszym naruszeniu reżimu, przy podnoszeniu ciężarów, hipotermii, urazach, przybieraniu na wadze (w przypadku dolnej części pleców) objawy powracają raz po raz. Opiszemy, jak sobie poradzić z nieprzyjemnymi doznaniami, bólem i ograniczoną ruchomością pleców na tle zaostrzenia osteochondrozy i istniejącego wypukłości lub przepukliny, wtórnej do zespołu tonicznego społecznego.
Co robić w czasie zaostrzenia?
Ponieważ nastąpił atak ostrego bólu (na przykład w dolnej części pleców), na etapie przedmedycznym należy postępować zgodnie z następującymi instrukcjami:
- całkowicie wyeliminować aktywność fizyczną;
- spać na twardym (materac ortopedyczny lub twarda sofa), eliminując zwiotczenie pleców;
- wskazane jest noszenie gorsetu półsztywnego, aby zapobiec gwałtownym ruchom i „zniekształceniom”;
- Na dolną część pleców należy położyć poduszkę masującą z plastikowymi aplikatorami igłowymi lub skorzystać z aplikatora Lyapko. Musisz go trzymać przez 30–40 minut, 2-3 razy dziennie;
- następnie w dolną część pleców można wcierać maści zawierające NLPZ, maści z jadem pszczół lub węży;
- po nacieraniu, na drugi dzień można w suchym upale owinąć dolną część pleców, np. pasem z psiej sierści.
Częstym błędem jest rozgrzewka pierwszego dnia. Może to być poduszka rozgrzewająca, zabiegi kąpielowe. Jednocześnie obrzęk tylko się nasila, a wraz z nim ból. Możesz się rozgrzać dopiero po minięciu „najwyższego punktu bólu”. Następnie ciepło przyspieszy „resorpcję” obrzęku. Zwykle dzieje się to w ciągu 2–3 dni.
Podstawą każdego leczenia jest terapia etiotropowa (eliminacja przyczyny) i leczenie patogenetyczne (wpływ na mechanizmy choroby). Towarzyszy mu leczenie objawowe. W przypadku bólu kręgowego (spowodowanego problemami kręgosłupa) sytuacja wygląda następująco:
- W celu zmniejszenia obrzęków mięśni i kręgosłupa wskazana jest dieta bezsolna oraz ograniczenie ilości spożywanych płynów. Możesz nawet podać tabletkę łagodnego leku moczopędnego oszczędzającego potas;
- w ostrej fazie osteochondrozy lędźwiowej można zastosować krótkotrwałe leczenie domięśniowymi „zastrzykami” NLPZ i środków zwiotczających mięśnie: codziennie. Pomoże to złagodzić obrzęk tkanki nerwowej, wyeliminować stany zapalne i normalizować napięcie mięśniowe;
- w okresie podostrym, po pokonaniu maksymalnego bólu, nie należy już przyjmować „zastrzyków”, a zwrócić uwagę na środki regenerujące, na przykład nowoczesne leki z grupy „B”. Skutecznie przywracają zaburzoną wrażliwość, zmniejszają drętwienie i parestezje.
Kontynuowane są działania fizjoterapeutyczne, nadszedł czas na terapię ruchową w osteochondrozie. Jego zadaniem jest normalizacja krążenia krwi i napięcia mięśniowego, gdy obrzęk i stan zapalny już ustąpiły, ale skurcze mięśni nie ustąpiły jeszcze całkowicie.
Kinezyterapia (leczenie ruchem) polega na wykonywaniu ćwiczeń terapeutycznych i pływaniu. Gimnastyka w osteochondrozie kręgosłupa szyjnego nie jest w ogóle skierowana na dyski, ale na otaczające mięśnie. Jego zadaniem jest łagodzenie skurczów tonicznych, poprawa przepływu krwi, a także normalizacja odpływu żylnego. Prowadzi to do zmniejszenia napięcia mięśniowego, zmniejszenia nasilenia bólu i sztywności pleców.
Ćwiczenia na osteochondrozę należy wykonywać po lekkiej ogólnej rozgrzewce, na „rozgrzanych mięśniach”. Głównym czynnikiem terapeutycznym jest ruch, a nie stopień skurczu mięśni. Dlatego, aby uniknąć nawrotów, nie wolno używać ciężarków; stosuje się matę gimnastyczną i kij gimnastyczny. Za ich pomocą można skutecznie przywrócić zakres ruchu.
Kontynuujemy wcieranie maści i używanie aplikatora Kuzniecowa. Pokazano pływanie, masaż podwodny, prysznic Charcot. Właśnie w fazie ustępowania zaostrzenia wskazane są leki do domowej magnetoterapii i fizjoterapii.
Zwykle leczenie trwa nie dłużej niż tydzień, ale w niektórych przypadkach osteochondroza może objawiać się tak niebezpiecznymi objawami, że konieczna może być pilna operacja.
O kołnierzyku Shantsa
We wczesnych stadiach, w fazie ostrej, należy chronić szyję przed niepotrzebnymi ruchami. Kołnierz Shants świetnie się do tego nadaje. Wiele osób popełnia dwa błędy przy zakupie tej obroży. Nie dobierają go do swoich rozmiarów, przez co po prostu nie spełnia swojej funkcji i powoduje uczucie dyskomfortu.
Drugim częstym błędem jest noszenie go przez dłuższy czas w celach profilaktycznych. Prowadzi to do osłabienia mięśni szyi i powoduje tylko więcej problemów. W przypadku kołnierza istnieją tylko dwa wskazania, pod którymi można go nosić:
- pojawienie się ostrego bólu szyi, sztywności i bólu rozprzestrzeniającego się na głowę;
- jeśli w pełnym zdrowiu zamierzasz wykonywać pracę fizyczną, podczas której istnieje ryzyko „naciągnięcia” szyi i powstania zaostrzeń. Jest to na przykład naprawa samochodu, gdy kładziesz się pod nim, czy mycie okien, gdy musisz wyciągnąć rękę i przyjąć niewygodną pozycję.
Obrożę należy nosić nie dłużej niż 2–3 dni, gdyż dłuższe noszenie może spowodować zastój żylny w mięśniach szyi w momencie, gdy nadchodzi czas aktywacji pacjenta. Analogiem kołnierza Shants do dolnej części pleców jest półsztywny gorset zakupiony w salonie ortopedycznym.
Leczenie chirurgiczne czy leczenie zachowawcze?
Wskazane jest, aby u każdego pacjenta po progresji objawów, w przypadku wystąpienia powikłań wykonać badanie rezonansem magnetycznym i skonsultować się z neurochirurgiem. Nowoczesne operacje małoinwazyjne pozwalają bezpiecznie usunąć dość duże przepukliny, bez długotrwałej hospitalizacji, bez konieczności kilkudniowego leżenia, bez pogarszania jakości życia, ponieważ wykonuje się je przy użyciu nowoczesnej wideoendoskopii, częstotliwości radiowej, technologii laserowej lub zimnej plazmy. Można odparować część jądra i obniżyć ciśnienie, zmniejszając ryzyko powstania przepukliny. A defekt można wyeliminować radykalnie, czyli całkowicie się go pozbywając.
Operacji przepuklin nie trzeba się bać; nie są to już poprzednie rodzaje otwartych operacji z lat 80. i 90. ubiegłego wieku z rozcięciem mięśni, utratą krwi i późniejszym długim okresem rekonwalescencji. Przypominają raczej niewielkie nakłucie pod kontrolą RTG, po którym następuje zastosowanie nowoczesnej technologii.
Zapobieganie osteochondrozie i jej powikłaniom
Osteochondroza, w tym powikłana, której objawy i leczenie omówiliśmy powyżej, w większości nie jest wcale chorobą, ale po prostu przejawem nieuniknionego starzenia się i przedwczesnego „skurczu” krążków międzykręgowych. Osteochondroza potrzebuje niewiele, aby nigdy nam nie przeszkadzała:
- unikać hipotermii, szczególnie jesienią i wiosną oraz upadków zimą;
- nie podnosić ciężarów, a ciężary przenosić wyłącznie z wyprostowanymi plecami, w plecaku;
- pić więcej czystej wody;
- nie tyj, Twoja waga powinna odpowiadać Twojemu wzrostowi;
- leczyć płaskostopie, jeśli występują;
- regularnie wykonuj ćwiczenia fizyczne;
- uprawianie ćwiczeń zmniejszających obciążenie pleców (pływanie);
- porzucenie złych nawyków;
- naprzemienne napięcie psychiczne i aktywność fizyczna. Po każdej półtorej godzinie pracy umysłowej zaleca się zmianę rodzaju aktywności na pracę fizyczną;
- Możesz regularnie wykonywać przynajmniej prześwietlenie kręgosłupa lędźwiowego w dwóch projekcjach lub rezonans magnetyczny, aby dowiedzieć się, czy przepuklina, jeśli występuje, postępuje;
Stosując się do tych prostych zaleceń, możesz zachować zdrowe i mobilne plecy przez całe życie.






















